Borreliose Symptomer: En Komplett Guide for Tidlig Oppdagelse og Effektiv Håndtering
Borreliose, også kjent som Lyme sykdom, er en infeksjonssykdom som overføres til mennesker via bitt fra infiserte flått. Selv om ikke alle flått bærer bakterien *Borrelia burgdorferi* som forårsaker sykdommen, er det viktig å være oppmerksom på risikoen og kjenne til de ulike symptomene som kan oppstå. Tidlig diagnose og behandling er avgjørende for å unngå alvorlige og langvarige komplikasjoner. Denne omfattende guiden vil utforske alle aspekter ved borreliose symptomer, fra de innledende tegnene kort tid etter et flåttbitt til de potensielle sene manifestasjonene som kan påvirke ulike organsystemer i kroppen.

De Første Tegnene på Borreliose: Lokale Reaksjoner og Erythema Migrans
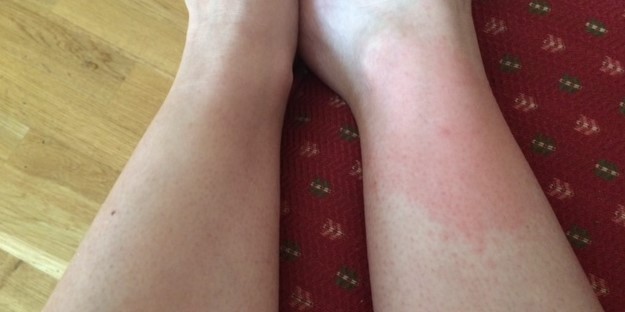
Rødhet og Hevelse Rundt Bittstedet: En Vanlig, Men Ikke Alltid Borreliose-Relatert Reaksjon
Etter et flåttbitt er det vanlig å oppleve en lokal reaksjon på huden i form av rødhet, hevelse og kløe. Denne reaksjonen skyldes ofte en irritasjon forårsaket av selve bittet og flåttens spytt, og er ikke nødvendigvis et tegn på borreliose. Disse lokale reaksjonene forsvinner vanligvis i løpet av noen dager. Det er imidlertid viktig å være oppmerksom på utviklingen av et spesifikt utslett som er karakteristisk for borreliose: erythema migrans.
Erythema Migrans: Det Karakteristiske Utslettet Ved Borreliose
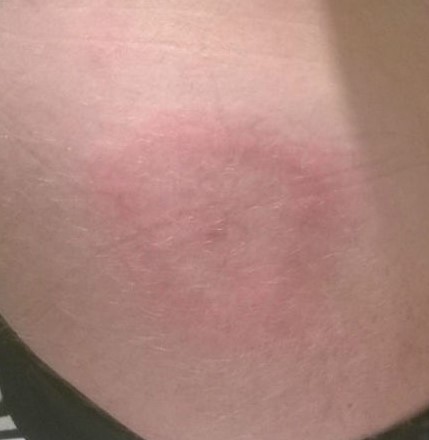
Erythema migrans er et rødt, ofte ringformet utslett som oppstår på eller i nærheten av bittstedet. Dette utslettet er et av de mest spesifikke tegnene på en tidlig borreliainfeksjon og forekommer hos de fleste som blir smittet. Det utvikler seg vanligvis mellom 3 og 30 dager etter flåttbittet, med et gjennomsnitt på omtrent 7 dager. Utslettet starter som en liten rød flekk som gradvis utvider seg. Karakteristisk for erythema migrans er ofte en sentral oppklaring, som gir utslettet et «skyteskive»-lignende utseende, men det kan også være ensfarget rødt eller ovalt. Størrelsen på utslettet varierer betydelig, fra noen få centimeter til over 30 centimeter i diameter. Det er viktig å merke seg at utslettet vanligvis ikke klør eller er smertefullt, selv om noen kan oppleve mild kløe eller en varmende følelse. Dersom du observerer et slikt utslett etter et flåttbitt, er det viktig å søke legehjelp umiddelbart, selv om du ikke har andre symptomer.
Variasjoner i Erythema Migrans: Ikke Alltid Typisk Utseende

Selv om det klassiske «skyteskive»-utslettet er velkjent, kan erythema migrans også manifestere seg på andre måter. Det kan være et ensfarget rødt område, et blåaktig utslett, eller til og med et utslett med flere ringer. Noen ganger kan utslettet være vanskelig å se, spesielt hos personer med mørkere hudtone. Det er også viktig å være klar over at utslettet ikke alltid oppstår på selve bittstedet, men kan utvikle seg et annet sted på kroppen. I sjeldne tilfeller kan erythema migrans mangle helt, noe som understreker viktigheten av å være oppmerksom på andre tidlige symptomer.
Tidlig Disseminert Borreliose: Når Infeksjonen Sprer Seg i Kroppen
Dersom borreliose ikke behandles i det tidlige stadiet, kan bakteriene spre seg via blodet til andre deler av kroppen, noe som kan føre til en rekke ulike symptomer. Dette stadiet kalles tidlig disseminert borreliose og kan oppstå uker til måneder etter det opprinnelige flåttbittet.
Influensalignende Symptomer: Feber, Hodepine og Muskelverk
Mange opplever influensalignende symptomer i dette stadiet, inkludert feber, hodepine, muskelverk og leddsmerter. Disse symptomene er uspesifikke og kan lett forveksles med andre virussykdommer. Imidlertid, dersom de oppstår i forbindelse med eller etter et kjent flåttbitt, bør borreliose vurderes som en mulig årsak. Fatigue (utmattelse) er også et vanlig symptom i denne fasen og kan være betydelig.
Flere Erythema Migrans Utslett: Spredning av Infeksjonen til Huden
I tillegg til det opprinnelige utslettet rundt bittstedet, kan det oppstå flere mindre erythema migrans utslett på andre deler av kroppen når infeksjonen sprer seg. Disse sekundære utslettene er vanligvis mindre enn det primære utslettet og kan ha et mer ovalt eller ringformet utseende.
Nevrologiske Symptomer: Påvirkning av Nervesystemet (Nevroborreliose)
Nevroborreliose refererer til når borreliabakteriene påvirker nervesystemet. Dette kan manifestere seg på ulike måter og symptomene kan variere i alvorlighetsgrad. Tidlige nevrologiske symptomer kan inkludere:
- Meningitt: Betennelse i hjernehinnene, som kan gi kraftig hodepine, stiv nakke, feber og lysskyhet.
- Radikulitt: Betennelse i nerverøttene som går ut fra ryggmargen, noe som kan forårsake intense smerter som stråler ut i armer eller ben, ofte beskrevet som brennende eller stikkende.
- Facialisparese (Bell’s parese): Lammelse eller svakhet i ansiktsmusklene på den ene siden av ansiktet, som kan føre til hengende øyelokk, munnvik og problemer med å lukke øyet eller smile.
Hjerteproblemer (Borrelia Karditt)
I sjeldne tilfeller kan borreliose påvirke hjertet og forårsake borrelia karditt. Dette kan føre til symptomer som hjertebank, svimmelhet, kortpustethet og i alvorlige tilfeller hjerteblokk. Hjerteproblemer oppstår vanligvis noen uker etter infeksjonen.
Øyesymptomer
Borreliose kan også påvirke øynene, selv om dette er mindre vanlig i det tidlige stadiet. Symptomer kan inkludere konjunktivitt (øyekatarr), dobbeltsyn, tåkesyn og øyesmerter.
Sen Borreliose (Kronisk Borreliose): Langvarige og Vedvarende Symptomer
Dersom borreliose forblir ubehandlet eller ikke blir tilstrekkelig behandlet, kan det utvikle seg til sen borreliose, også referert til som kronisk borreliose. Dette stadiet kan inntreffe måneder eller til og med år etter det opprinnelige flåttbittet og er kjennetegnet av langvarige og ofte invalidiserende symptomer som kan påvirke ulike deler av kroppen.
Kronisk Artritt (Lyme Artritt): Vedvarende Leddbetennelse
Lyme artritt er en vanlig manifestasjon av sen borreliose og kjennetegnes av tilbakevendende eller kronisk betennelse i ett eller flere ledd, spesielt store ledd som knær, hofter og albuer. Symptomene inkluderer smerte, hevelse, stivhet og nedsatt bevegelighet i de affiserte leddene. Anfallene kan vare i uker eller måneder og kan komme og gå. I noen tilfeller kan leddbetennelsen bli kronisk og føre til erosjon av leddbrusken og benet.
Kronisk Nevroborreliose: Langvarige Nevrologiske Utfordringer
Kronisk nevroborreliose kan gi et bredt spekter av nevrologiske symptomer som kan være svært invalidiserende. Disse kan inkludere:
- Encefalopati: Kognitive problemer som hukommelsesvansker, konsentrasjonsvansker, problemer med ordleting og mental tåke.
- Polynevropati: Skade på perifere nerver, som kan føre til nummenhet, prikking, brennende smerter og svakhet i armer og ben.
- Kronisk fatigue: Vedvarende og invalidiserende utmattelse som ikke bedres med hvile.
- Søvnforstyrrelser: Problemer med å sovne, hyppige oppvåkninger eller dårlig søvnkvalitet.
- Humørsvingninger og psykiske problemer: Depresjon, angst, irritabilitet og andre psykiske symptomer kan forekomme.
Acrodermatitis Chronica Atrophicans (ACA): Hudforandringer ved Sen Borreliose
Acrodermatitis chronica atrophicans (ACA) er en sjelden hudmanifestasjon av sen borreliose som vanligvis oppstår flere år etter den opprinnelige infeksjonen. Det begynner typisk med en rødblå misfarging og hevelse i huden, ofte på ekstremitetene (hender eller føtter). Over tid blir huden tynn, tørr og skinnende, og underliggende blodårer kan bli mer synlige. I de senere stadier kan det oppstå fibrose (fortykkelse av bindevevet) i det affiserte området.
Andre Sjeldne Manifestasjoner av Sen Borreliose
I sjeldne tilfeller kan sen borreliose påvirke andre organsystemer, for eksempel øynene (kronisk uveitt), hjertet (vedvarende arytmier) eller musklene (myositt).
Borreliose hos Barn: Spesielle Hensyn og Symptomer
Borreliose kan også ramme barn, og symptomene kan til dels være de samme som hos voksne. Erythema migrans er også vanlig hos barn. Imidlertid kan det være vanskeligere å oppdage tidlige symptomer hos små barn. Leddbetennelse, spesielt i kneet, er en vanlig manifestasjon av borreliose hos barn. Nevrologiske symptomer som facialisparese kan også forekomme. Det er viktig for foreldre og helsepersonell å være oppmerksomme på muligheten for borreliose hos barn som har hatt flåttbitt og utvikler uspesifikke symptomer.
Diagnostisering av Borreliose: En Kombinasjon av Klinisk Vurdering og Tester
Diagnostiseringen av borreliose baseres på en kombinasjon av pasientens sykehistorie (inkludert informasjon om flåttbitt eller opphold i risikoområder), kliniske funn (symptomer og tegn ved undersøkelse) og laboratorietester.
Anamnese og Klinisk Undersøkelse: Viktigheten av Informasjon om Flåttbitt
Legen vil stille spørsmål om eventuelle flåttbitt, hvor og når de fant sted, og om pasienten har oppholdt seg i områder der borreliose er vanlig. En grundig klinisk undersøkelse vil bli utført for å vurdere eventuelle symptomer og tegn på borreliose, som erythema migrans, leddhevelse eller nevrologiske utfall.
Laboratorietester: Blodprøver for Påvisning av Antistoffer
De vanligste laboratorietestene for borreliose er blodprøver som påviser antistoffer mot *Borrelia burgdorferi*. Det finnes to hovedtyper av antistofftester:
- ELISA (Enzyme-Linked Immunosorbent Assay): Dette er vanligvis den første testen som utføres. En positiv ELISA-test bør bekreftes med en mer spesifikk test.
- Western blot: Dette er en mer spesifikk test som brukes til å bekrefte et positivt ELISA-resultat. Den identifiserer antistoffer mot spesifikke proteiner fra borreliabakterien.
Det er viktig å være klar over at det kan ta flere uker etter smitte før kroppen produserer påvisbare antistoffer. Derfor kan blodprøver tatt for tidlig i forløpet være negative selv om pasienten er smittet. Ved erythema migrans er diagnosen ofte klinisk, og antibiotikabehandling kan startes uten forutgående positive blodprøver.
Andre Tester i Spesielle Tilfeller
I noen tilfeller kan det være nødvendig å utføre andre tester, for eksempel:
- Cerebrospinalvæskeundersøkelse (spinalpunksjon): Ved mistanke om nevroborreliose kan det tas en prøve av spinalvæsken for å påvise antistoffer eller andre tegn på infeksjon i sentralnervesystemet.
- PCR (Polymerase Chain Reaction): Denne metoden kan påvise DNA fra borreliabakterien i blod, spinalvæske eller leddvæske. Den er mest nyttig i tidlig fase av infeksjonen eller ved spesifikke manifestasjoner som artritt.
Behandling av Borreliose: Antibiotika er Hovedbehandlingen

Hovedbehandlingen for borreliose er antibiotika. Valg av antibiotikum, dosering og behandlingsvarighet avhenger av stadiet av infeksjonen og hvilke symptomer pasienten har.
Tidlig Borreliose (Inkludert Erythema Migrans)
Ved tidlig borreliose, inkludert tilfeller med erythema migrans, er oral antibiotikabehandling vanligvis effektiv. Vanlig brukte antibiotika er:
- Doksysyklin: Et tetracyklin-antibiotikum som er effektivt mot borreliabakterien og også dekker andre flåttbårne sykdommer.
- Amoksicillin: Et penicillin-antibiotikum som er et godt alternativ, spesielt for barn og gravide kvinner.
- Cefuroksim: Et cefalosporin-antibiotikum som også kan brukes.
Behandlingsvarigheten er vanligvis 10-21 dager.
Tidlig Disseminert Borreliose
Ved tidlig disseminert borreliose uten alvorlige nevrologiske eller kardiologiske symptomer, kan oral antibiotikabehandling med doksysyklin, amoksicillin eller cefuroksim fortsatt være tilstrekkelig, men behandlingsvarigheten kan være lengre (opptil 28 dager).
Nevroborreliose og Borrelia Karditt
Ved nevroborreliose med alvorlige symptomer som meningitt eller radikulitt, og ved borrelia karditt med hjerteblokk, er intravenøs antibiotikabehandling vanligvis nødvendig. Vanlig brukte intravenøse antibiotika er:
- Ceftriakson: Et cefalosporin-antibiotikum med god penetrasjon til sentralnervesystemet.
- Penicillin G: Et penicillin-antibiotikum som også er effektivt.
Behandlingsvarigheten er vanligvis 14-28





